KVB-Analyse Gründe für Beibehaltung der Neupatientenregelung
Erkenntnisse belegen Wirksamkeit
Die Streichung der Neupatientenregelung stellt gegenüber der Ärzteschaft gleich in zweifacher Hinsicht einen eklatanten Wortbruch dar: Zum einen sicherte Bundesgesundheitsminister Karl Lauterbach den Praxen noch vor Kurzem zu, dass es für sie keinerlei Kürzungen geben werde. Zum anderen haben die Vertragsärzte im Vertrauen auf die dauerhaft angelegte Neupatientenregelung ihre Praxisprozesse so umgestellt, dass mehr Ressourcen für die aufwendige Behandlung von Neupatienten zur Verfügung stehen.
Seitens des Bundesgesundheitsministerium heißt es nun, die Neupatientenregelung würde nicht greifen. Dies jedoch steht im krassen Gegensatz zu den mittlerweile vorliegenden Ergebnissen von Zi und KVB zur Wirksamkeit der Neupatientenregelung, die belegen, dass es sich bei diesem Instrument um eine ungewöhnlich erfolgreiche und zielgenaue Versorgungsinnovation handelt.
So zeigen Berechnungen des Zi, dass bereits jeder vierte gesetzlich Versicherte von der Neupatientenregelung profitiert. Auch eine Erhebung der KVB, die anhand der Diagnosen "Herzinsuffizienz" und "Diabetes" durchgeführt wurde, macht deutlich, dass die Neupatientenregelung sowohl zu einem quantitativen Anstieg der Termine als auch - insbesondere bei neuerkrankten Patienten - zu einer besseren ärztlichen Versorgung führt. Diagnostik und Behandlung neuerkrankter Patientinnen und Patienten sind jedoch besonders aufwendig, der Behandlungsbedarf um zirka 30 Prozent höher als für Bestandspatienten. Angesichts budgetierter Leistungen werden neuerkrankte Patienten für niedergelassene Ärztinnen und Ärzte schnell zu einem wirtschaftlichen Risiko (Überschreitung ihrer Budgetvorgaben = Neupatientenrisiko). Genau hier setzt die Neupatientenregelung des TSVG an. Sie hilft nicht nur, Budgetüberschreitungen der Praxen, sondern auch die Diskriminierung neuerkrankter Patienten in der ambulanten Versorgung weitestgehend zu verhindern.
Mehraufwand bei Neuerkrankungen
Die Analyse der KVB zeigt, dass die Neupatientenregelung den medizinisch notwendigen Mehraufwand bei Neuerkrankungen effektiv vor den Budgetvorgaben der morbiditätsbedingten Gesamtvergütung (MVG) schützt. Die Abrechnungsdaten belegen, dass diejenigen Neuerkrankungen, die im Zusammenhang mit dem TSVG einen Neupatientenstatus erhielten, tatsächlich noch umfassender versorgt werden konnten als die übrigen neuerkrankten Patienten, die ihrerseits aber immer noch diagnostisch aufwendiger betreut werden als Bestandspatienten. Dies macht Sinn, da es sich hier um eine Patientengruppe handelt, für die in der Arztpraxis noch überhaupt keine Werte und Daten vorliegen. Die behandelnden Ärzte müssen daher hier zusätzliche Leistungen der Grundanamnese und -diagnostik erbringen, was sich in einem höheren Leistungsbedarf niederschlägt (oberste orangene Linie).
Grafik zum Mehraufwand bei Neuerkrankten
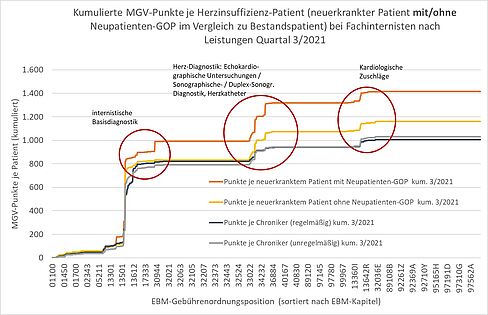
Vergleich der abgerechneten EBM/MGV-Leistungen pro Behandlungsfall zwischen neuerkrankten Herzinsuffizienz-Patienten mit und ohne TSVG-Neupatientenstatus und stabil/langfristig versorgten Patienten (kumulative Betrachtung bei Fachinternisten/Kardiologen)
Leichterer Zugang für neue Patienten
Die Abbildung zeigt, wie sich das Leistungsprofil der genannten Patientengruppen unterscheidet, wenn die einzelnen MGV-Leistungen des gesamten EBM von Kapitel 1 (ganz links) bis zum Ende (ganz rechts) aufsummiert werden (kumulative Betrachtung). Insbesondere im Bereich der kardiologischen Diagnostik finden bei Neupatienten mehr Untersuchungen als bei Bestandspatienten statt. Dies gilt auch für Herzkatheter-Leistungen (diese waren mutmaßlich bei Bestandspatienten in der Vergangenheit bereits erfolgt). Am Ende des Leistungskatalogs summiert sich ein Unterschied von rund 300 Punkten (zirka 30 Euro), um den eine Neuerkrankungsbehandlung aufwendiger ausfällt als die Behandlung der beiden Chronikergruppen.
Zuletzt zeigte die Analyse der Entwicklung der Zahl der Neupatienten im Vergleich zur Zahl der Gesamtpatienten, dass 2021 deutlich mehr Neupatienten einen Behandlungsplatz beim Fachinternisten und Kardiologen erhielten als dies noch 2018 der Fall war. Der deutlich stärkere Anstieg dieser Neupatientenfälle steht offensichtlich im Zusammenhang mit den zusätzlich bereitgestellten Behandlungskapazitäten für neue Patienten und der Abschaffung von entsprechenden Vergütungsnachteilen. Beides sind Kernelemente des TSVG, mit denen der Zugang neuer Patienten in die ambulante Versorgung gefördert werden sollte. Anhand der von der KVB untersuchten Krankheitsbilder "Diabetes" und "Herzinsuffizienz" wird deutlich, dass die Neupatientenregelung sogar im Bereich schwerwiegender Erkrankungen greift, was als besonders hilfreich für die Versorgung dieser Patienten betrachtet werden kann.
Fazit
Die Neupatientenregelung allein kann zwar nicht alle Wartezeitenprobleme lösen, die durch den Fachkräftemangel und die Ausrichtung der Gesundheitspolitik an den Kriterien der wirtschaftlichen, ausreichenden, notwendigen und zweckmäßigen Versorgung (SGB V) verursacht werden. Die Auswertungen des Zi und der KVB zeigen jedoch eindrücklich, dass die Neupatientenregelung ein versorgungspolitisches Erfolgsmodell ist. Sehr gezielt konnten damit strukturelle Zugangsbarrieren bei der aufwendigeren Versorgung von Neuerkrankungen beseitigt und die bestehende Diskriminierung von Neupatienten beendet werden. Alle Ergebnisse sprechen damit für eine Beibehaltung der Neupatientenregelung. Ihre geplante Abschaffung wäre ein eklatanter Rückschritt für die frühzeitige und umfängliche Untersuchung und Behandlung neuerkrankter Patientinnen und Patienten. Und sie wäre auch ein Schlag ins Gesicht der Ärztinnen und Ärzte, die im Vertrauen auf die Beständigkeit dieser Regelung ihre Praxisprozesse optimiert haben, um trotz begrenzter Ressourcen eine aufwendige Betreuung von Neuerkrankten zu leisten. Nicht zuletzt hat die Neupatientenregelung das Damoklesschwert der Budgetierung von den Praxen genommen. Im Ergebnis ist sie ein versorgungspolitisches Erfolgsmodell, das keinesfalls unevaluiert wegen angeblicher Unwirksamkeit beendet werden darf. Eine Streichung der Regelung führt zu längeren Wartezeiten auf Arzttermine und zu einer potenziell schlechteren Versorgung neuerkrankter Patientinnen und Patienten.